-
Распродажа!
 ПодробнееДиагностика заболеваний мочевого пузыря
ПодробнееДиагностика заболеваний мочевого пузыря8 420₽3 699₽ -
Распродажа!
 ПодробнееОбщее эндокринологическое обследование
ПодробнееОбщее эндокринологическое обследование7 430₽2 900₽ - Посмотреть все акции
Лечение и диагностика
Наша клиника оснащена современными оборудованием.
Прибавьте к этому врачей с многолетним опытом и талантом и вы поймете, почему нам доверяют тысячи людей
Прибавьте к этому врачей с многолетним опытом и талантом и вы поймете, почему нам доверяют тысячи людей
-
Бактериологические исследованияБиохимические исследованияГастроэнтерологияГинекологияГормональные исследованияИммуногематологияИнфекционная иммунологияИсследования на онкомаркерыКардиологияКоагулограммаНевропатологияОбщие клинические исследованияПроктологияПроцедурыПЦР исследованиеТерапияУЗИУрологияФизиопроцедурыЦитологическое исследованиеЭндокринологияЭндоскопияЗаписаться на приём
Наши врачи
Наши врачи - это ведущие специалисты в своих отраслях, из года в год помогающие людям обретать здоровье и красоту.
Казино Вавада предоставляет широкий выбор игр, включая популярные слоты, настольные игры и волнующие варианты живого казино. Прозрачные условия для вывода выигрышей и дружелюбная поддержка сделали это казино надежным выбором для игроков. Играйте на вавада зеркало, и вас ждет захватывающее азартное приключение с щедрыми бонусами и захватывающими играми.







Здравствуйте! хотела бы поблагодарить врача Бораеву Н.К. за очень тщательное и качественное проведение УЗИ (у меня было четыре исследования), за терпеливое и благожелательное отношение, а также готовность дать пояснение по любому вопросу, который меня волновал или был мне непонятен. Члены моей семьи собираются так же, как и я воспользоваться услугами «Больницы на Тургеневской», и я обязательно порекомендую им провести УЗИ именно у Бораевой Н.К.
Кроме того, мне хотелось бы еще поблагодарить врача-уролога Сейханова Ф.Н. Несмотря на то, что это был не специальный прием, а консультация по результатам проведенной диагностики (по акции Гинекология-2016), доктор внимательнейшим образом изучил и сопоставил результаты всех исследований, которые у меня имелись (в том числе и сделанные в другие годы). По его совету я сделала УЗИ печени, получила рекомендации, убедительные и взвешенные, которым доверяю и буду следовать. Спасибо!
Прошу объявить благодарность доктору Багрову! За его добросовестность, хорошее отношение, по несколько раз объясняет доступными словами. Очень внимательный, вежливый, обходительный.
А так же прошу объявить благодарность медсестре Мае Исраимовой. Спасибо!!! За ее добродушие, внимательность и обходительность, профессионализм, результат которого без синяков и нервов.
Спасибо.
Здорово!! Огромное спасибо доктору Кралину М.Ю., профессионалу высочайшего класса! Побольше бы таких врачей! И всему персоналу клиники – СПАСИБО!!! Огромное спасибо – Колотовой Люции. Ну очень большое спасибо!!
От своего лица выражаю благодарность на мой взгляд благоприятных процедур и внимательного отношения персонала.
Большое спасибо.
Спасибо большое доктору Абрамову В.В. и всему персоналу Больницы на Тургеневской, за добросовестный труд и восстановление здоровья. Отличная команда профессионалов. Процветания и хороших клиентов Вам!!!
Спасибо за лечение, очень доволен обслуживанием, персоналом, личным доктором Кочновым А.А. Успехов в работе, всех благ.
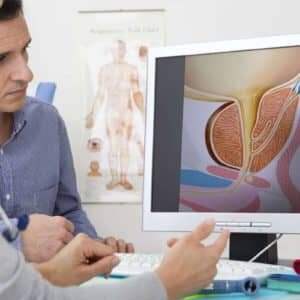
У меня никогда не было проблем «по мужской части». Поэтому когда вдруг что-то стало не так, я расстроился, думал что все, старость пришла-таки. Но потом друг посоветовал сходит на приём к «мужскому» врачу в больницу на Тургеневской. Сейчас я уже заканчиваю полный курс лечения. Всё пришло в норму, спасибо врачам за чуткость и тактичность!
Мне было очень сложно убедить мужа обратиться к врачу. Вместо того, чтобы прийти на приём к урологу, он выискивал рецепты народной медицины. Из-за этого простатит перерос в аденому. Знакомые посоветовали обратиться в больницу на Тургеневской, сказали, что там работает отличный врач. Я еле затащила в больницу мужа, но после приёма у врача всё изменилось. Видно было, что ему даже психологически легче стало. Сейчас прошли обследование, теперь он лечиться. Уверена, всё будет хорошо.
Спасибо врачам больницы на Тургеневской за то, что не просто хорошо владеют своей профессией, но и за то, что проявляют тактичность, внимательны. Благодаря вам проблем в моей личной жизни стало намного меньше!
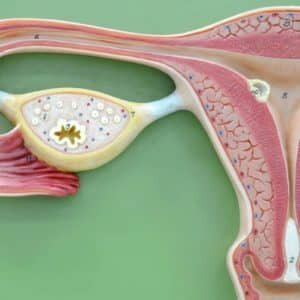
Мы пришли в больницу на Тургеневской по рекомендации друзей. Пять лет в браке, а детей нет. Как оказалось, проблема была у Григория, но в других клиниках нам такого диагноза не ставили. Сейчас прошло лечение, оказалось, не всё так страшно. И мы ждём ребенка!